Síndrome de DRESS asociado a alopurinol con fracaso renal agudo: a propósito de un caso
Mónica Brazález-Tejerina, Julia Hernando-García, Ángela Valer-Pelarda, Cristina Franco-Valdivieso, Mª Jesús Rollán-de la Sota, Raquel Julia Gordillo-Martín.
Hospital Clínico Universitario de Valladolid. España
https://doi.org/10.37551/52254-28842022037
Como citar este artículo:
Brazález-Tejerina M, Hernando-García J, Valer-Pelarda A, Franco-Valdivieso C, Rollán-de la Sota MJ, Gordillo-Martín RJ.
Síndrome de DRESS asociado a alopurinol con fracaso renal agudo: a propósito de un caso. Enferm Nefrol 2022;25(4):357-62
Correspondencia:
|
Recepción: 05-09-2022
|
RESUMEN
Introducción: El síndrome de DRESS es una reacción mucocutánea y visceral grave provocada por fármacos que puede llegar a provocar la muerte por la afectación de hígado y riñón.
Caso Clínico: Varón de 46 años que presentó un exantema generalizado no pruriginoso, junto con fiebre, síntomas digestivos, adenopatías cervicales y sudoración nocturna coincidiendo con la toma previa de alopurinol. Tras el ingreso en el hospital se le diagnostica hepatitis aguda y deterioro de la función renal con oliguria, necesitando realización de hemodiálisis urgente. Tras un tratamiento multidisciplinar entre los servicios de nefrología, digestivo y hematología, el paciente es dado de alta con mejora de su función renal, pero continúa en seguimiento ambulatorio.
Conclusiones: El alopurinol, fármaco muy utilizado en la práctica clínica, puede tener reacciones adversas muy graves, poniendo en riesgo la vida del paciente.
El síndrome de DRESS, al ser muy poco frecuente, no tiene un tratamiento estandarizado. En el caso concreto de nuestro paciente, una detección temprana, junto a un tratamiento efectivo, con recambios plasmáticos con albúmina, hemodiálisis y corticoides, propiciaron una evolución favorable del paciente, con recuperación de la función renal.
Palabras clave: alopurinol; fallo renal agudo; síndrome de DRESS; proceso de enfermería; planes de atención en enfermería.
ABSTRACT
Allopurinol-associated DRESS syndrome with acute renal failure: a case report
Introduction: DRESS syndrome is a severe drug-induced mucocutaneous and visceral reaction that can be fatal due to liver and kidney damage.
Case report: A 46-year-old man developed a generalised, non-pruritic rash, together with fever, digestive symptoms, cervical lymphadenopathy and night sweats coinciding with the previous intake of allopurinol. On hospital admission, he was diagnosed with acute hepatitis and deterioration of renal function including oliguria, requiring urgent hemodialysis. After a multidisciplinary treatment by the nephrology, digestive and haematology departments, the patient was discharged with an improvement in renal function, although he continued to be monitored on an ambulatory service.
Conclusions: Allopurinol, a widely used drug in clinical practice, can cause severe and life-threatening adverse reactions.
DRESS syndrome, being very rare, has no standardised treatment. Specifically in the case of the patient, early detection, combined with effective treatment, including plasma replacement with albumin, hemodialysis and corticosteroids, favourably influenced the patient’s evolution, with recovery of renal function.
Keywords: allopurinol; acute renal failure; DRESS syndrome; nursing process; nursing care plans.
INTRODUCCIÓN
La hiperuricemia persistente provoca el aumento de depósitos de cristales de urato monosódico dentro y alrededor de las articulaciones produciendo la enfermedad comúnmente denominada gota. Su prevalencia se sitúa entre el 5 y 8% en la población general, y del 15% en pacientes hospitalizados1. Aparece cuando las concentraciones sanguíneas de ácido úrico son superiores a 0,42 mmol/l y el tratamiento farmacológico más frecuentemente utilizado es el alopurinol. Este fármaco es un análogo estructural de la hipoxantina que reduce de forma efectiva los niveles séricos de ácido úrico2,3.
El síndrome de reacción a fármacos con eosinofilia y síntomas sistémicos, también llamado DRESS por sus siglas en inglés (Drug Reaction with Eosinophilia and Systemic Symptoms), fue descrito por primera vez en 1936 como una reacción adversa a la fenitoína. Hoy en día se conocen varios fármacos asociados a este síndrome de DRESS, entre los que encontramos la carbamazepina en primer lugar, seguido del alopurinol. Bocquet en 1996, fue quien definió esta entidad con el nombre que hoy conocemos4-6. Se trata de una toxicodermia rara, asociada a una incidencia que oscila del 0,1% al 0,01% de las exposiciones farmacológicas, y de 0,4 casos por cada 1.000.000 de habitantes en la población general. La mortalidad es elevada, entre un 20% al 30% aproximadamente, siendo más común en los adultos y presentándose con una edad promedio de 40,7±20,9 años, sin predominio de género5,7.
La patogenia no se conoce con exactitud y actualmente se postula como multifactorial: predisposición genética, defectos en la eliminación de los fármacos implicados, alteraciones inmunológicas e infecciones entre las que encontramos la reactivación del virus herpes humano tipo 6 (HHV6)4,8.
El síndrome de DRESS suele manifestarse entre 3 semanas y 3 meses después de administrar el fármaco, produciéndose una aceleración en los casos de reinicio del tratamiento con dicha sustancia. Se caracteriza por la presencia de exantema (erupción morbiliforme), que aparecen inicialmente en cara, tronco superior y extremidades superiores, progresando después hacia extremidades inferiores, fiebre alta, linfadenopatía dolorosa, que se resuelve al interrumpir la administración del fármaco, alteraciones hematológicas con aumento de eosinófilos e insuficiencia multiorgánica: hepática, renal y pulmonar5,7.
El hígado es el órgano más afectado en este síndrome de DRESS. El daño renal se ha establecido en el 11% de los pacientes, manifestándose con cuadros muy variados que incluyen desde hematuria leve y nefritis, hasta fallo renal9.
El diagnóstico es fundamentalmente clínico y resulta complejo debido a la gran variabilidad de patrones, tanto de la afección cutánea como de los órganos internos que se ven involucrados.
La variabilidad sintomática y la dificultad diagnóstica de este síndrome, nos ha motivado a presentar el siguiente caso clínico de síndrome de DRESS secundario a la administración de alopurinol.
Descripción del caso
Varón de 46 años que acude a urgencias por presentar exantema generalizado no pruriginoso de 2 semanas de evolución, sin afectar a miembros inferiores, plantas y palmas (figura 1). Refiere fiebre intermitente de hasta 40ºC, pérdida de peso de 4 kilos y presenta adenopatías retro y preauriculares, sudoración nocturna y diarrea líquida sin productos patológicos desde inicio del cuadro. Durante la entrevista clínica el paciente comenta la toma previa de alopurinol, prescrito el mes previo por su médico de atención primaria, al presentar hiperuricemia en la última analítica. El tratamiento fue suspendido tras el comienzo de la clínica cutánea. El paciente ingresa a cargo del servicio de digestivo, diagnosticado de hepatitis aguda.
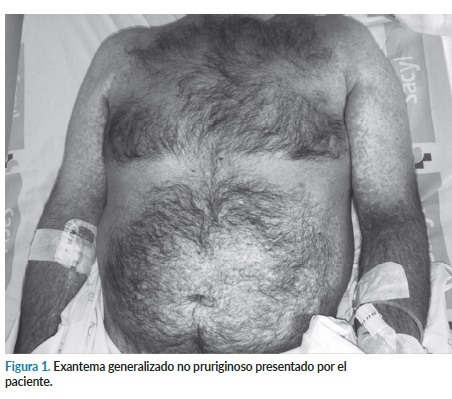
Como antecedentes clínicos destaca la presencia de hipertensión arterial (HTA), taquicardia sinusal, diverticulosis colónica, hemorroides externas y hepatitis A en la infancia. Como antecedentes quirúrgicos, fue intervenido de estrabismo.
El paciente afirma no tener alergias medicamentosas ni a otro tipo de sustancias.
El tratamiento médico incluyó inicialmente, dieta hiposódica, corticoterapia y antibioterapia. Posteriormente se añadieron bolos de metilprednisolona.
Se realizaron interconsultas al servicio de dermatología por el eritema no pruriginoso persistente con eosinofilia marcada y al servicio de nefrología por síndrome febril con insuficiencia renal aguda (IRA).
En la analítica de ingreso se obtuvieron los siguientes valores destacados: urea de 121 mg/dl, creatinina 2,79 mg/dl, eosinófilos 31%, tiempo parcial de tromboplastina activada (TTPa) 36,9 segundos, sedimento de orina con proteínas + y bacterias abundantes. Se comenzó a sospechar en un posible Síndrome de DRESS que incluía la IRA y fallo hepático. Estos valores analíticos fueron aumentando paulatinamente, presentando el segundo día de ingreso, urea 159 mg/dl y creatinina 5,2 mg/dl. Se decide entonces colocar al paciente un catéter venoso central no tunelizado para la realización de hemodiálisis urgente. Tras 6 sesiones de hemodiálisis y persistencia del fallo renal y hepático, se alternaron las sesiones de hemodiálisis con recambios plasmáticos con albúmina al 5%.
Tanto las sesiones de hemodiálisis como la plasmaféresis se realizaron sin heparina y fueron bien toleradas por el paciente, con estabilidad hemodinámica, aunque con tendencia a la hipertensión.
En total, al paciente se le realizaron 9 sesiones de hemodiálisis y 3 recambios plasmáticos. Con ello el paciente mejoró su función renal y se le retiró el catéter temporal de hemodiálisis.
Durante el ingreso, el paciente presentó epistaxis y alteración de la coagulación, por lo que se administraron fibrinógeno y plasma fresco congelado.
A los 10 días de evolución las lesiones cutáneas mejoran notablemente predominando la descamación y también se produjo una mejoría de la función hepática con un descenso de la bilirrubuina directa y normalización de las transaminasas GOT.
Así mismo, durante el ingreso también se realizó interconsulta con el servicio de hematología que le diagnosticó de síndrome hemofagocítico5,10 y linfoproliferativo, iniciándose el tratamiento según protocolo HLA-94. Actualmente en tratamiento con etopósido10.
Tras un mes y medio de ingreso el paciente recibió el alta a su domicilio, manteniendo revisiones por parte de digestivo.
El equipo de nefrología también programó revisiones periódicas al paciente para el seguimiento de su hipertensión y control de los iones plasmáticos.
Valoración de Enfermería
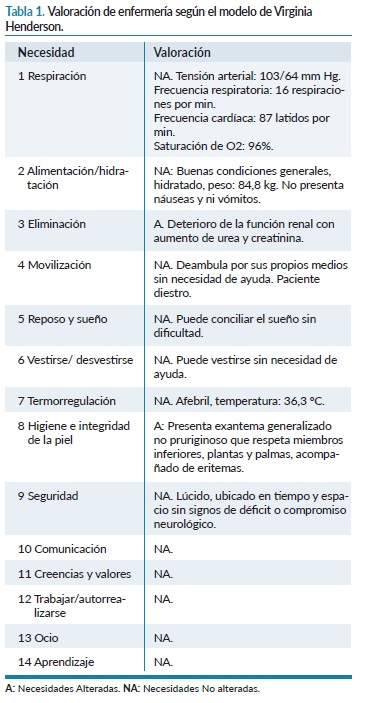
Tras el ingreso del paciente en la unidad de nefrología, se llevó a cabo una valoración de enfermería siguiendo el modelo de las 14 necesidades de Virginia Henderson (tabla 1).
Plan de cuidados
El proceso enfermero se realizó priorizando las necesidades más urgentes a atender. El plan de cuidados se elaboró utilizando las taxonomías NANDA-I para los diagnósticos enfermeros11, NOC para los criterios de resultados12 y NIC para las intervenciones enfermeras13 (tabla 2).
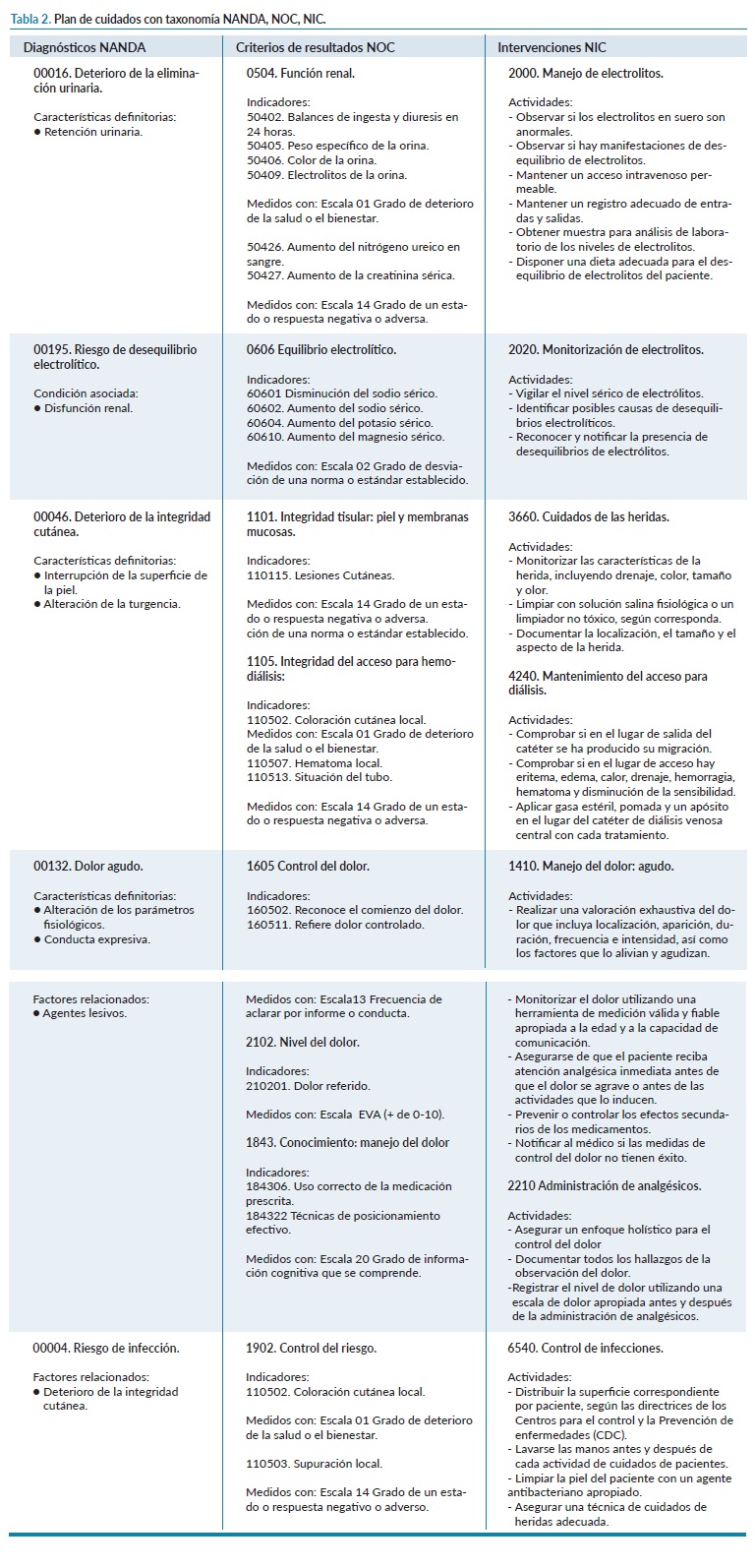
Se establecieron 3 diagnósticos reales: deterioro de la eliminación urinaria, deterioro de la integridad cutánea y dolor agudo; y 2 diagnósticos de riesgo: riesgo de desequilibrio electrolítico y riesgo de infección.
Como criterios de resultados esperados para los diagnósticos reales se implementaron: la mejora de la función renal, la integridad tisular y del acceso vascular, así como el control de dolor teniendo presente los niveles del mismo y la capacidad cognitiva del paciente para su control. Y para los diagnósticos de riesgo: conseguir un óptimo equilibrio electrolítico, así como un control de los factores de riesgo, especialmente aquellos que podrían influir en la integridad tisular del acceso vascular utilizado para el tratamiento dialítico.
La etapa de planificación tuvo como finalidad llevar a cabo intervenciones de enfermería de manera integral. Se ejecutaron las intervenciones de enfermería de forma racional, lógica y sistemática. Posteriormente se evaluaron de manera individualizada para determinar el impacto de las mismas, estableciendo la mejora o empeoramiento de los problemas de salud.
Evaluación del plan de cuidados
Entre los resultados conseguidos encontramos:
- Mejora de los niveles séricos de urea y creatinina, lo cual indica una mejoría de la función renal.
-Obtención de un adecuado equilibrio electrolítico.
- Mejora tanto del estado de la integridad cutánea a nivel de piel y mucosas como de la integridad del acceso vascular para hemodiálisis durante su periodo de implantación y uso posterior.
- Adecuado control de los factores de riesgo, lo cual evitó la adquisición de coinfecciones.
- Buen control y manejo del dolor.
Discusión
El alopurinol, fármaco muy utilizado en la práctica clínica, puede tener reacciones adversas muy graves como es el síndrome de DRESS. Este síndrome, al ser poco frecuente, no tiene un tratamiento estandarizado. Las medidas más importantes serían el reconocimiento precoz y la suspensión del fármaco sospechoso, para evitar la presentación grave del mismo5,7.
El paciente de este caso clínico manifestó como síntomas sistémicos del síndrome de DRESS, la afectación hepática con elevación de las transaminasas y hepatomegalia, insuficiencia renal aguda, eosinofilia y síndrome hemofagocítico. De estas manifestaciones clínicas sistémicas, la hepatomegalia, la insuficiencia renal y síndrome hemofagocítico han sido señaladas por la literatura como poco frecuentes6, lo que le aporta relevancia al caso que se presenta. En el caso concreto de nuestro paciente, tuvo una recuperación de la función renal con recambios plasmáticos14 con albúmina, hemodiálisis y corticoides de forma temprana.
Creemos importante, que el personal de enfermería tenga conocimiento del síndrome de DRESS en su práctica clínica. La literatura científica señala la automedicación como una situación de riesgo que puede aumentar la exacerbación de esta patologia5, algo que, como enfermeros debemos identificar al valorar a nuestros pacientes, así como llevar a cabo intervenciones educativas para evitar este tipo de prácticas.
En este caso clínico, se vuelve a mostrar la importancia que tienen los equipos multidisciplinares15 en sanidad, ya que, gracias a ellos, con un abordaje temprano, se puede recuperar la funcionalidad y evitar pérdidas de vidas.
El síndrome de DRESS, al ser muy poco frecuente, no tiene un tratamiento estandarizado. En el caso concreto de nuestro paciente, una detección temprana, junto a un tratamiento efectivo, con recambios plasmáticos con albúmina, hemodiálisis y corticoides, propiciaron una evolución favorable del paciente, con recuperación de la función renal.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Los autores declaran no haber recibido financiación alguna.
BIBLIOGRAFÍA
1. Sivera F, Andrés M, Quilis N. Diagnóstico y tratamiento de la gota. Med Clin (Barc) 2017;148(6):271-6.
2. Pérez-Ruiz F, Carmona L, Yebenes MJ, Pascual E, de Miguel E, Ureña I, et al. An audit of the variability of diagnosis and management of gout in the rheumatology setting: The gout evaluation and management study. J Clin Rheumatol 2011;17:349-55.
3. Rodríguez-Arámbula A, Arenas-Velázquez E, Castanedo-Cázares JP, Hernández-Blanco D, Oros-Ovalle C, Torres-Álvarez B. Síndrome de hipersensibilidad por alopurinol. Informe de dos casos clínicos. Rev Med Inst Mex Seguro Soc 2016;54(2):261-4.
4. Graña D, Botta C, Núñez M, Perendones M, Dufrechou C. Síndrome de dress: A propósito de tres casos clínicos y revisión de la literatura. Arch Med Interna 2015;37(2):68-73.
5. Gómez Cerdas MT, Corrales Morales TM, Ugalde Jiménez O. Síndrome de DRESS: abordaje diagnóstico y terapéutico. Rev Méd Sinerg 2019;4(6):60-72.
6. Salazar JJ, León-Quintero GI, García V, et al. Síndrome de reacción a medicamentos con exantema, eosinofilia y síntomas sistémicos (DRESS) y neumonitis eosinofílica asociados a lamotrigina. Reporte de un caso. Dermatol Cosmét Méd Quirúrg 2018;16(3):208-11.
7. Shiohara T, Kano Y. Drug reaction with eosinophilia and systemic symptoms (DRESS): incidence, pathogenesis and management. Expert Opin Drug Saf 2017;16(2):139-47.
8. Cacoub P, Mussette P, Descamps V, Meyer O, Speirs C, Finzi L, Roujeau JC. The DRESS Syndrome: A Literature Review. Am J Med 2011;124(7):588-97.
9. Um SJ, Lee SK, Kim YH, Kim KH, Son CH, Roh MS, Lee MK. Clinical features of drug-induced hypersensitivity syndrome in 38 patients. J Investig Allergol Clin Immunol 2010;20(7):556-62.
10. Beffermann N, Pilcante J, Ocqueteau M, Sarmiento M. Síndrome hemofagocítico adquirido: reporte de casos de cuatro pacientes adultos tratados con protocolo HLH 94-04 y revisión de la literatura. Rev Med Chile 2015;143(9):1172-8.
11. Herdman TH, Kamitsuru S, Takáo C (editoras). NANDA International. Diagnósticos Enfermeros. Definiciones y Clasificación 2021-2023. 12ª ed. Barcelona: Elsevier; 2021.
12. Moorhead S, Swanson E, Johnson M, Meridean LM. Clasificación de resultados de enfermería (NOC). 6ª ed. Barcelona: Elsevier; 2018.
13. Butcher HK, Bulechek GM, Dochterman JMM, Wagner C. Clasificación de intervenciones de enfermería (NIC). 7ª ed. Barcelona: Elsevier; 2018.
14. Campano Pérez IL, Olivera Fernández R, González Freire L, Crespo Diz C. Utilización del recambio plasmático como herramienta terapéutica en la práctica clínica. Farm Hosp 2018;42(1):16-9.
15. Franco Valdivieso C, Hernando García J, Brazález Tejerina M, Martín Chico, N, Fernández Arroyo L, Rollán de la Sota M.J. Paciente joven en hemodiálisis con más de veinte accesos vasculares. Enferm Nefrol 2018;21(2):188-91.
Este artículo se distribuye bajo una Licencia Creative Commons Atribución–NoComercial 4.0 Internacional.
https://creativecommons.org/licenses/by-nc/4.0/
